Pandemia de COVID-19 afectó atención integral a personas con VIH
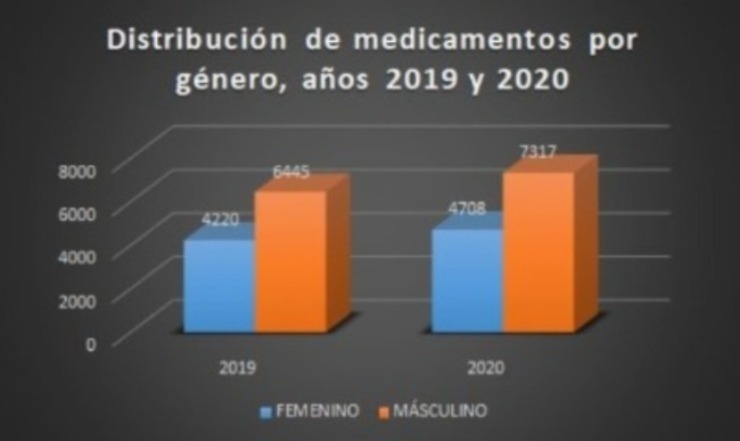
Además, según datos publicados por el Programa Nacional de VIH del MINSAL, entidad encargada de garantizar la atención y prevención del VIH en el país, se reportaron un total de 1,153 nuevos casos para el año 2019. Sin embargo, para el 2020 el reporte de casos nuevos no se conoce todavía. De acuerdo a las declaraciones de la directora de país de ONUSIDA para El Salvador, Dra. Celina Martínez de Miranda, a la Revista Alharaca, parte de las consecuencias del COVID-19 será no poder medir el impacto del VIH, porque se detuvo el acceso al diagnóstico desde el inicio de la implementación de medidas, en marzo de 2020.
El Informe Preliminar sobre COVID-19 y Derechos Humanos en El Salvador que presentó la Procuraduría para la Defensa de los Derechos Humanos (PDDH) en 2020, indicó que parte de las medidas adoptadas por el Ejecutivo durante el período de la cuarentena domiciliar obligatoria, no tuvieron el mismo impacto para toda la población, afectaron de manera especial a las personas que viven con VIH, pues ellos se enfrentaron a la reducción de servicios médicos, desabastecimiento de fármacos y desempleo.

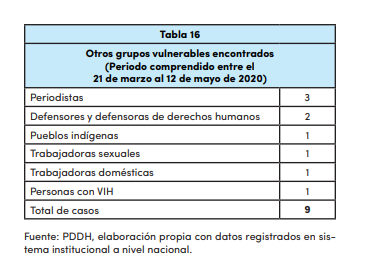
Los lineamientos de atención que no pudieron cumplir.
Pese a que en El Salvador hay una normativa oficial para la atención integral de personas que viven con VIH, durante la pandemia de COVID-19 esta no se cumplió ya que hubo irregularidades que no permitieron a los pacientes el acceso a medicamentos, a sus controles regulares y poco o nulo acceso a consultas médicas por enfermedades derivadas, debido a las medidas implementadas, y a la falta de lineamientos especificos para la atención por teleoperador, especialmente para este sector de la población.
De acuerdo al memorándum N° 2020-6010-490, con fecha 20 de julio, publicado en el portal de Transparencia y que se refiere a la respuesta a una solicitud de información, el Ministerio de Salud elaboró desde el inicio de la pandemia, una serie de documentos técnicos para la atención integral a la pandemia de Covid-19, pero esta no contiene lineamientos específicos para personas con VIH (Ver infografía).

Al presentarse una enfermedad derivada en personas viviendo con VIH, la atención debía ser como la de un usuario o usuaria común, pese a su condición.
Ronald V. tuvo necesidad de ir al médico durante la cuarentena, debido a un problema en la piel. “Tuve que buscar ayuda médica en una unidad de salud, fue difícil para mí porque para ese tiempo no estaba circulando el transporte público, tuve que caminar desde Mejicanos hasta el centro de San Salvador, exactamente a la Unidad de Salud del Barrio Concepción para que me atendieran, igual, con el temor de poder contagiarme de COVID”, declaró.
En esa ocasión, considera que no se le atendió de manera adecuada en relación a su condición como persona con VIH: “en realidad, lo único que me hicieron fue pesarme, me pasaron con un doctor y pues, lo único que me dijo es que eso era escabiosis, me dio unas cremas y unas pastillas para la alergia, solamente, no me preguntó si ya había padecido de eso, no me consultó nada sobre mi tratamiento, si mis defensas estaban bien o mal, a eso me refiero yo, a que no fue una consulta adecuada, la cual nosotros como personas con VIH debemos de tener y que los médicos sepan nuestro historial clínico”, señaló.
Tras una solicitud de información realizada al MINSAL, dicho Ministerio confirmó que no existen protocolos de bioseguridad específicos para personas con VIH, puesto que las medidas implementadas por COVID-19 se aplican para todos los pacientes por igual.

M. Durán vive con VIH desde hace 13 años. Durante la cuarentena tampoco recibió consultas directamente con su médico, “durante la pandemia tenía control y lo que pasó fue que no vi a mi médico ni nada, ni él me preguntó cómo estaba ni nada, sino que llegué directamente a esperar a que me dieran la receta para los siguientes meses”, expresó.
Además, habla sobre el riesgo que significó hacer el cambio de un medicamento a otro, ya que le explicaron que el nuevo fármaco que le entregarían podría generarle algunos efectos. Según la opinión de su médico, el nuevo medicamento adquirido por el Instituto Salvadoreño del Seguro Social (ISSS) a finales de 2019 llamado Zidovudina y Lamivudina + Efavirenz, podría generar afectaciones graves a su salud, dado que el sistema inmunológico podría crear resistencia, por lo que le recomendó regresar al anterior.
Un Informe Ejecutivo del MINSAL sobre las acciones implementadas durante la pandemia por COVID-19 registra que se trabajó un plan de transición acelerada de cambios de esquemas de medicamentos, porque se terminaron las existencias de Atripla, pero se tomó la decisión de que todos los pacientes pasaran al esquema de Dolutegravir-Lamivudina-Tenofovir.
El 31 de marzo de 2020 se emitieron lineamientos técnicos para la dispensación de medicamentos a usuarios y usuarias de la red de establecimientos del MINSAL, en el marco de la emergencia por (COVID-19). En estos se indica que para la entrega se deben considerar los criterios indispensables en usuarias y usuarios con presencia de una o varias enfermedades de manera recurrente, con signos vitales estables y con buen control de su enfermedad de base, entre las que incluyen “las que apliquen la indicación de recetas repetitivas (VIH, entre otras)”.
De acuerdo al Informe Ejecutivo del MINSAL, el Sistema de Información Institucional refiere que cada paciente con VIH recibe su atención en un hospital específico y el sistema de monitoreo registra el retiro de medicamentos en esos hospitales.
Argueta señala que desde el Programa Nacional de VIH se giró una directriz para que los hospitales le dieran medicamento a las personas de acuerdo a su lugar de residencia, independientemente de que estuviera adscrito o no a ese hospital.
Sin embargo, Doris Acosta, de REDSAL advirtió que, a pesar de la coordinación que como organización posee con el MINSAL, hicieron falta planes de emergencia en situaciones excepcionales, para proporcionar una mejor respuesta en cuanto a la atención integral para pacientes con VIH.
Además, comentó que, durante la pandemia, las Clínicas de Atención Integral cerraron las puertas porque los hospitales estaban sirviendo como centros para la atención de COVID-19, “suspendieron CD4, carga viral, todo quedó suspendido. De hecho, algunas personas que presentaban alguna enfermedad no relacionada a COVID-19 le tuvimos que aplicar muchas estrategias para que los pudieran atender, porque los hospitales no estaban atendiendo”, indicó.
La Mesa de Derechos Humanos y VIH también denunció lo poco efectivo que resultaba el número telefónico habilitado para brindar transporte gubernamental, lo que traía como consecuencia falta de adherencia a los tratamientos y, además, propiciaba episodios de estrés, debilitamiento del sistema inmunológico y profundización de su vulnerabilidad ante el COVID-19, exponiéndolos a un riesgo de muerte. La Procuraduría para la Defensa de Derechos Humanos a través de su titular, José Apolonio Tobar Serrano, emitió una serie de recomendaciones entre las que advierte la importancia de crear un censo de las personas que llevan sus controles médicos y que reciben tratamiento antirretroviral en el Ministerio de Salud, a efectos de proporcionales soportes económicos o canastas básicas desde los diferentes programas ejecutados por el gobierno.
La representante de REDSAL dijo que los números de teléfono habilitados por el gobierno no funcionaban, “cuando llamábamos no contestaban, a muchas personas les decían que iban a pasarlos a recoger y no lo hacían, la gente se quedaba esperando, esta situación generó ansiedad entre las personas porque temían quedarse sin medicamentos”.
De acuerdo al Informe Ejecutivo del MINSAL sobre las acciones desarrolladas durante la pandemia de COVID-19, con relación a la respuesta al VIH, en el mes de agosto de 2020 se comenzó a gestionar el retorno a la normalidad de las pruebas de carga viral a todos las y los pacientes, después de 6 meses de que no se realizaban.
A partir del 14 de septiembre de 2020 se inició un plan acelerado para recuperar las cargas virales de todos los pacientes, por ejemplo, en el Hospital Nacional Zacamil se tomaron 268 pruebas de carga viral en la primera semana, siendo su cohorte de 1,206 pacientes.
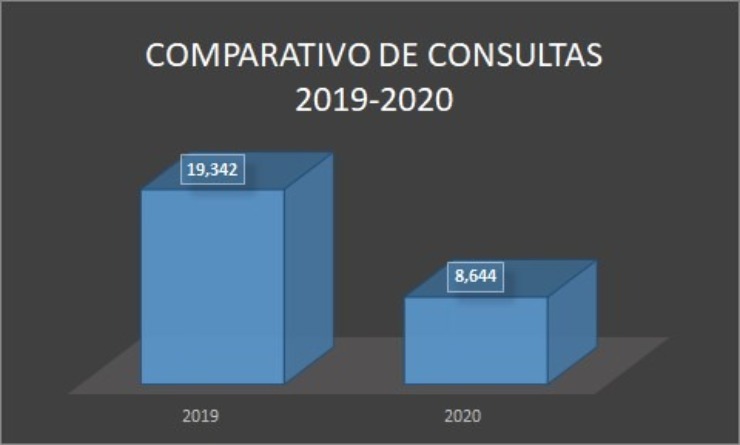
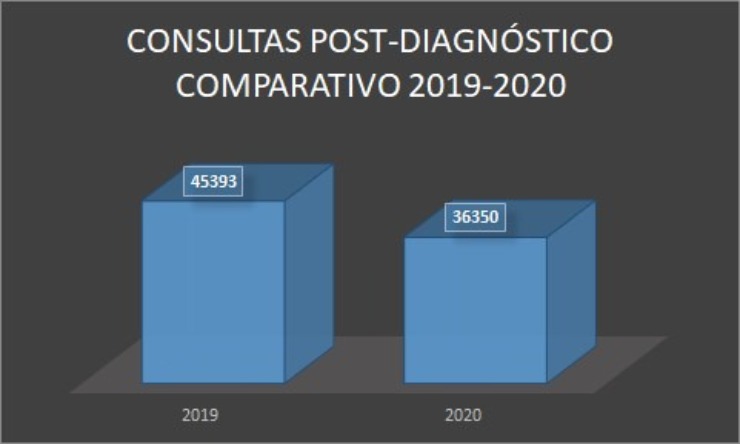
En el caso de las consultas post-diagnóstico a personas con VIH, según datos proporcionados por el MINSAL, se puede ver una reducción de 9,043 atenciones médicas correspondiente al año 2020, respecto a los datos de 2019.
LAS CONSECUENCIAS DE LA PANDEMIA
El 28 de mayo de 2020, la Mesa de Derechos Humanos y VIH, con el acompañamiento de la PDDH, manifestaron su preocupación por el deterioro en la calidad de vida que la pandemia de COVID-19 estaba ocasionando a las personas con VIH. Advertían que una de las principales consecuencias de restringir el libre tránsito de las y los pacientes era el poco acceso a los fármacos y la asistencia médica oportuna en casos de enfermedades derivadas.
M. Durán permanece en condición estable, únicamente posee problemas de alergias que le producen los cambios bruscos de clima y se manifiestan como gripes comunes. Por ello asiste nada más a dos consultas médicas al año en el ISSS, la primera la tuvo en marzo, sin embargo, por la situación de emergencia de COVID-19 no fue atendido y solo recibió las recetas para adquirir sus medicamentos, sobre los cuales desde antes de la pandemia la institución ya tenía un pronóstico de posible desabastecimiento.
La Red de Defensoras y Defensores de Derechos de las personas que viven con VIH señaló la ausencia de programas especializados de salud mental para proporcionar atención integral a las personas que viven con VIH.
Para REDSAL, la situación de las personas con VIH fue crítica, debido a que tenían temor de confundir una gripe con un caso de COVID-19 u otras patologías como diarreas y fiebres, que no estaban relacionadas con el virus.
En el marco del Día Mundial de la Lucha contra el Sida, el 1 de diciembre de 2020, la jefa de la Unidad del Programa ITS/VIH del Ministerio de Salud, Dra. Ana Isabel Nieto, afirmó que han registrado tres muertes por COVID-19 en pacientes con VIH, desde que se declaró la pandemia, el 18 de marzo del año recién finalizado.
La directora ejecutiva de REDSAL, Doris Acosta, confirmó esse dato, agregando que es por medio de las familias de los fallecidos que se les notifica que tuvieron infección de VIH y COVID-19. “Más lo que nos queda la incógnita de los datos porque muchas de las personas no podemos llegar a ellas porque como organización no tenemos el alcance para identificar si hay más personas muertas a causa de COVID”.
Mónica Linares, de Aspidh Arcoíris Trans, no concuerda con los datos que reporta MINSAL, y argumenta que no hay claridad en la información, “Creo que quizás la Dra. (Ana Isabel Nieto) tendría que haber explicado un poquito más, cuántas de esas personas que murieron de COVID-19 eran población LGBTI que también tenían VIH, entonces… no queda claro, ella dijo que 3 con VIH, pero no sabemos si murieron a consecuencia del VIH, si murieron por COVID-19, si eran de la población LGBTI, queda mucha incertidumbre” …
La organización que lidera el esfuerzo mundial por poner fin al Sida, ONUSIDA, en una de sus publicaciones en su sitio web, titulada “Lo que las personas que viven con VIH deben saber sobre el VIH y COVID-19”, advierte que estas personas, que además padecen de problemas cardíacos o pulmonares, pueden tener mayor riesgo de infectarse con el virus y sufrir síntomas más graves.
El 16 de noviembre de 2020, el MINSAL declaró como reservada la información de los 49 sistemas informáticos institucionales de la Dirección de Tecnologías de Información y Comunicación. Entre estos datos se encuentra el registro de enfermedades comunes y crónicas, el flujo de pacientes atendidos por COVID-19 y el abastecimiento de insumos en los hospitales.
La reserva es por un período de siete años e incluye los datos sobre el control y seguimiento de la evolución de la epidemia de SIDA en El Salvador, hasta el 16 de noviembre de 2027, según un documento disponible en el Portal de Transparencia del MINSAL.
Luego del descenso en los casos de COVID-19, Ronald V., retomó sus controles médicos en octubre de 2020, “al principio no tuve problemas, pero en noviembre me llamaron por teléfono y me citaron de urgencia al hospital, el promotor de salud me comentó que la doctora le informó que mis defensas habían bajado considerablemente y que mi virus se había disparado”.
Considera que la falta de sus controles médicos influyó para que esta situación pasara, “eso fue un factor que implicó el no ir a mis controles médicos, a mis chequeos médicos, el organismo, mi cuerpo lo resintió para que el virus se me elevara demasiado”, concluye.



